
Ai făcut testul de sarcină și este pozitiv ? Felicitări, ești insărcinată*, iar sarcina ta are deja vârsta de 4 săptămâni, calculate după prima zi a ultimei menstruații. Durata sarcinii calculată astfel se numește vârstă gestațională sau vârstă menstruală . Vârsta sarcinii mai poate fi calculată și în raport cu momentul concepției, atunci când acesta poate fi precizat, situație în care se folosește termenul de vârstă ovulatorie. Deoarece data ultimei menstruații poate fi identificată cu ușurință în majoritatea cazurilor, obstetricienii folosesc vârsta menstruală ( gestațională) pentru a defini durata sarcinii.
Intervalul de timp cuprins între data ultimei menstruații și nașterea copilului este de 40 de săptămâni sau 280 de zile. Aceasta este perioada de timp necesară pentru formarea și dezvoltarea copilului, astfel încât acesta sa fie pregătit, din punct de vedere fiziologic, pentru viața extrauterină. Concomitent, corpul mamei suferă o serie de modificări pentru a permite bebelușului o dezvoltare intrauterină armonioasă. Aceste transformări au ca scop și pregătirea mamei pentru naștere și ulterior alăptare. De asemenea, acest interval de timp este benefic pentru ambii părinți, pentru ca aceștia să facă loc in viața lor noului membru al familiei lor.
Voi descrie mai jos etapele dezvoltării bebelușului pe parcursul vieții intrauterine, săptămână cu săptămână, așa cum au loc în cazul unei sarcini fără complicații, cu un făt care este o structură genetică normală și pe durata dezvoltării căruia nu intervin factori teratogeni sau restricții de creștere și dezvoltare intrauterină. Aspectele care complică evoluția unei sarcini le voi prezenta în articole următoare.
Pe durata celor 9 luni de sarcină, dezvoltarea copilului parcurge 2 etape: –perioada embrionară, de la concepție și până la sfârșitul săptămânii 10 –perioada fetală, de la începutul săptămânii 11 și până la naștere.
Cele 40 de săptămâni de gestație au fost împărțite, după criterii de importanță obstericală, în 3 trimestre, fiecare trimestru având 13 săptămâni.
Trimestrul 1 cuprinde embriogeneza, procesul de-a dreptul uimitor prin care, dintr-o singură celulă, se formează un organism cu milioane de celule ! Prin mai multe mecanisme de creștere și diferențiere celulară, din celula inițială( numită zigot) se formează embrionul care devine din ce in ce mai complex și se îmbogățeste cu noi și noi structuri și funcții, astfel incat la sfarsitul embriogenezei copilul aste aproape complet format. Procesul este controlat genetic, de către cromozomii din strucutura zigotului, dar și de către condițiile locale ce țin de organismul mamă.
Săptămâna 1 de sarcină cuprinde pregătiri ale corpului matern pentru eventuala concepție. Endometrul, peretele intern al uterului, își îndepărtează stratul superficial prin sângerarea menstruală și ulterior începe să crească. La nivelul ovarului, este selectat foliculul dominant care va elibera ovocitul, celula primordială feminină ce va fi fecundată de către spermatozoid, celula primordială masculină.
In eventualitatea în care doriți să rămâneți insărcinată pe durata acestui ciclu menstrual, adică după aprox 2 săptămâni de la prima zi a sângerării menstruale, este indicat să vă pregătiți corespunzător, astfel încât să-i oferiți micuțului un start cât mai bun în viață. Pentru aceasta este necesar să vă îmbunătățiți stilului de viață: să evitați situațiile generatoare de stress sau să nu vă lăsați afectate de ele, să încercați să mănâncați cât mai sănătos și să renunțați la unele substanțe dăunătoare cum ar fi tutunul, cafeaua sau alcoolul. Suplimentarea alimentației cu vitamine, în special cu acid folic, poate fi de ajutor pentru formarea și dezvoltarea copilului și prevenirea defectelor neurologice ale acestuia. Pregătirile pentru concepție vizează și viitorul tată, care trebuie să adopte unui stil de viață sănătos, fără tutun sau alcool.
Săptămână 2. Endometrul continuă să crească, se încarcă cu substanțe nutritive pentru a putea primi și susține oul ce se va forma în urma fertilizării. La nivelul ovarului, foliculul dominant ajunge la maturație în apropiere de ziua 14 a CM (ciclu menstrual). Atunci când atinge dimensiuni maximale, foliculul dominant se rupe si eliberează ovocitul, proces numit ovulație. Ovocitul este captat de către trompa uterină unde așteaptă aproximativ 12-24 de ore pentru ca să fie fertilizat. Prin contactul sexual se eliberează milioane de spermatozoizi; aceștia călătoresc prin tractul genital feminin și o parte dintre ei vor ajunge în preajma ovocitului.
Săptămână 3 de sarcina cuprinde concepția propriu-zisă care constă în pătrunderea unui singur spermatozoid în interiorul ovocitului și unirea celor 2 nuclee ale celulelor primordiale. În acest moment începe o viață nouă ! Nucleul fiecărui gamet (celula primordială) vine cu un număr fix de cromozomi: gametul feminin are 23X cromozomi, iar cel masculin are un număr de cromozomi de 23X sau 23Y . Celula nou formată, zigotul , are o combinație unică de 46XX sau 46XY de cromozomi, dispuși în 23 de de perechi. Dimensiunea celulei nou-formată este de 120 de microni. Această celulă se multiplică ulterior foarte mult, formând organismul uman, iar fiecare celulă din corpul format (cu excepția gametului) va conține același număr de cromozomi, în aceeași dispoziție cum a avut celula de origine, zigotul.
Rareori, de la nivelul ovarelor se elibereaza 2 ovule, ambele pot fi fertilizate și vom avea 2 zigoți, fiecare cu structură genetică diferită și cu ritmul său propriu de dezvoltare.
Majoritatea caracterelor copilului (culoarea ochilor sau a părului, sexul, pigmentul pielii, talia, nivelul de inteligență etc) se stabilesc încă de la momentul concepției. Zigotul suferă apoi mai multe diviziuni succesive. Toate aceste evenimente au loc în trompa uterină. Concomitent, oul este transportat delicat către cavitatea uterină, astfel încât în ziua 4 de la fecundație se află la intrarea în uter. La acest nivel se produc o serie de modificări structurale care au ca scop pregătirea embrionului pentru implantație. Implantația, numită și nidație, are loc în ziua 6 de la fecundație și constă în atașarea oului la peretele intern al uterului, urmată de înfundarea acestuia în grosimea endometrului și stabilirea unei circulații sangvine cu organismul mamă.
În acest stadiu, oul se numește blastocist și are în interior cavitatea blastocelică; aceasta conține lichidul care va proteja embrionul pe durata dezvoltării sale. Blastocistul este împărțit în 2 structuri: la periferie se află trofoblastul din care se va dezvolta ulterior placenta, iar la interior se află embrioblastul din care se va dezvolta embrionul.
Este bine de știut că uneori procesul de implantație a butonului embrionar la nivelul endometrului se poate însoți de o mică sângerare vaginală-sângerarea de nidație. Aceasta este fiziologică și nu necesită tratament.
In săptămâna 4, sarcina se fixează la nivelul peretelui uterin și se inițiază, prin intermediul trofoblastului, o cumunicare cu circulația sangvină maternă: oul „prinde rădăcini”. Acest sistem circulator va aduce sânge matern bogat în nutrienți ce vor hrăni bebelușul și va îndepărta din circulația embrio-fetală elementele care nu mai sunt necesare.
La rândul său, embrioblastul își continuă dezvoltarea și se diferențiază în 2 straturi de celule: epiblastul, din care se va dezvolta embrionul propriu-zis și epiteliul amniotic, și hipoblastul din care se va dezvolta vezicula ombilicală.
La sfârșitul acestei săptămâni mama poate resimți primele modificări de sarcină: o ușoară amețeală, tensiune mamară, senzație de greață, de balonare. Menstruația nu mai apare, iar testul de sarcină este pozitiv sau slab pozitiv. În cazul în care rezultatul testului de sarcină nu este clar ( e posibil ca nivelul de BHCG din urină să fie la un nivel scăzut) este indicat să îl repetați în săptămâna care umează.
In săptămâna 5 de sarcină continuă procesele de diferențiere și creștere celulară, astfel încât din epiblast se formează 3 foite : ectodermul, mezodermul și endodermul. Apar acum primele fenomene de angiogeneză embrionară (procesul de formare a vaselor sangvine) .
Din ectoderm se vor forma tubul neural (din care se dezvolta sistemul nervos central), pielea și părul. Din mezoderm va lua naștere inima, sistemul vascular, oasele, mușchii, rinichii și gonadele. Din endoderm se vor forma intestinul, ficatul, pancreasul și vezica urinară. Toate aceste organe se vor dezvolta ulterior din cele 3 foițe embrionare, dimensiunea butonului embrionar fiind acum de 2 mm.
Tot in această săptămână, între epiblast (viitorul embrion) și trofoblast (viitoarea placentă) se schițează primordiul cavității amniotice, cavitate ce se va umple cu lichid și în care se va dezvolta embrionul și ulterior fătul.
Aceste evenimente se însoțesc de modificări hormonale care îi creează mamei simptomele de sarcină: somnolență, sâni angorjați, balonare, tendință la constipație, senzația de greață, necesitatea de a urina mai des. Testul de sarcină este clar pozitiv, întrucât nivelul de BHCG din urină este la un nivel ridicat. Este indicat sa luați legătura cu medicul dvs. pentru ca acesta să vă confirme sarcina, să vă facă planul de monitorizare și ulterior să vă ajute la nașterea copilului.
 In săptămâna 6 de sarcină embrionul capătă o formă tipică vertebratelor, deoarece își diferentiază acum somitele (primordiile vertebrelor, a pielii și a țesutului subcutanat, precum și a musculaturii dorsale) . Prin încurbarea extremității cervicale și a celei caudale, embrionul ia forma literei „C”, având o lungime cuprinsă între 3 și 9 mm.
In săptămâna 6 de sarcină embrionul capătă o formă tipică vertebratelor, deoarece își diferentiază acum somitele (primordiile vertebrelor, a pielii și a țesutului subcutanat, precum și a musculaturii dorsale) . Prin încurbarea extremității cervicale și a celei caudale, embrionul ia forma literei „C”, având o lungime cuprinsă între 3 și 9 mm.
Sistemul nervos central se dezvoltă rapid, se diferențiază maxilarul și mandibula, se schițează regiunea nucală ( gâtul). Încep să se dezvolte mugurii membrelor superioare. Debutează formarea cordonului ombilical. Inima apare ca o proeminență în regiunea centrală și începe să bată !
În acestă perioadă, sensibilitatea embrionului la acțiunea factorilor teratogeni ( condiții care pot influența negativ dezvoltarea copilului) este maximă, de aceea viitoarea mamă trebuie să fie atentă la condițiile de viață și de muncă la care se expune. Pentru mai multe detalii legate de îngrijirile mamei pe durata sarcinii citiți și articolul „Ești insărcinată? Iată ce trebuie să știi…”, publicat pe acest site în luna iunie 2015.
De asemenea, mama poate trece prin schimbări de dispoziție induse de fluctuațiile hormonale, dar și legate de faptul că viața ei urmează să se schimbe radical. Simptomele de sarcină devin evidente: senzația de greață este cvasipermanentă, se însoțește eventual de vărsături, apar schimbări de apetit și se accentueaza modificările sânilor, somnolența și tendința la constipație. Mai multe informații legate de felul în care percepe mama instalarea sarcinii puteți afla citind și articolul meu publicat pe acest site in luna mai 2015, ” Primele semne de sarcină” .
Uneori pot apărea dureri abdominale sub formă de crampe, însoțite de mici scurgeri vaginale sangvinolente. Acestea pot indica o iminență de avort și este necesară contactarea de urgență a medicului pentru diagnostic și tratament corespunzător.
In săptămâna 7 de sarcină embrionul își continuă dezvoltarea, în special a extremității cefalice care devine proeminentă. Creierul se diferențiază în structurile sale primordiale, se schițează elementele feței, este finalizata închiderea tubului neural ( factori genetici sau exogeni care împiedică închiderea tubului neural se soldează cu malformații de sistem nervos, cum ar fi spina bifidă). Iau naștere primordii ale organelor senzitive: vezicula oftalmică, placa optică, nazală și fosetele auditive. Proeminența cardiacă este clar vizibilă. Mugurii membrelor superioare sunt vizibili și încep să se dezvolte cei ai membrelor inferioare.
 Embrionul măsoară acum 9-14 mm și are formă de „căluț de mare”, având extremitatea cefalică mai voluminoasă și extremitatea caudală în formă de coadă.
Embrionul măsoară acum 9-14 mm și are formă de „căluț de mare”, având extremitatea cefalică mai voluminoasă și extremitatea caudală în formă de coadă.
În acestă săptămână, viitoarea mamă se confruntă cu grețurile matinale însoțite sau nu de vărsături și care nu-i permit alimentarea corespunzătoare. În situația în care pierderea ponderală este semnificativă (peste 1 kg), este indicat să luați legătura cu medicul curant pentru ca acesta să vă instituie un tratament de reechilibrare hidroelectrolitică și nutritivă. Pentru mai multe informații legate de grețurile induse de sarcină puteți citi și articolul ” Hiperemeza gravidică” , publicat pe acest site în luna mai 2015.
Săptămâna 8 de sarcină. Embrionul are o lungime craniocaudală (CRL) cuprinsă între 16 si 22 mm. Părți ale corpului care s-au format în săptămânile anterioare, cum ar fi creierul sau inima, continuă să se specializeze. În această săptămână apar primele conexiuni între celulele nervoase. Se formează acum canalul auditiv extern, se diferențiază mai bine regiunea oculară, fosetele nazale. Intestinele se dezvoltă rapid, într-un ritm care depășește ritmul de dezvoltare a structurilor parietale abdominale, ceea ce face ca o parte din ansele intestinale să proemine la nivelulul peretelui abdominal anterior, în zona de inserție a cordonului ombilical, formându-se o hernie ombilicală fiziologică. Se dezvoltă ficatul ce se prezintă ca proeminența hepatică, în apropierea cordonului ombilical. Apar primordiile aparatului urogenital. Mugurii membrelor își continuă creșterea și diferențierea, iar la nivelul membrelor superioare se schițează spațiile interdigitale.
Uterul gravid crește și ajunge de mărimea unei portocale, realizând compresia vezicii urinare aflate în vecinătate, ceeea ce face ca mama să urineze mai des. Celelalte simptome de sarcina persistă și se accentuează. Este indicat ca mama să beneficieze de mult suport din partea familiei, de odihnă și atenție.
Săptămâna 9. Embrionul măsoară între 22 și 29 mm și capătă o înfățișare umană. La nivelul feței, ploapele ii acoperă ochii; acestea vor rămâne lipite până la vârsta de 26 de săptămâni. Embrionul suferă acum transformări importante ale membrelor cu diferențierea degetelor. Ficatul își începe activitatea hematopoietică (formează celule sangvine).
Începând cu această vârstă de sarcină disponibile teste prenatale pentru depistarea anomaliilor cromozomiale ale embrionului. Acestea sunt teste invazive și sunt indicate în urma consilierii genetice.
Săptămâna 10 este ultima etapă din perioada embrionară. La sfârșitul acesteia copilul este aproape complet format. Extremitatea cefalică, partea cea mai voluminoasă a corpului, este conectată la trunchi prin intermediul gâtului. Elementele feței sunt bine definite: ochii, nasul, buzele pot fi identificate cu ușurință, ca și urechea, embrionul având acum o înfățișare umană. Coada este atrofiată complet. Persista hernia ombilicală. Organele genitale externe nu pot fi vizualizate încă. Membrele superioare și cele inferioare sunt complet formate și apar acum primele mișcări fetale. Embrionul, care și-a început dezvoltarea de la o singură celulă de 0,12 mm diametru, are acum milioane de celule și măsoară 30 mm !
Abdomenul mamei începe să contureze sarcina. Deși uterul ei este de mărimea unui grapefruit, acesta tensionează ligamentele de sustinere și exercită presiune pe mușchii de vecinătate. De aceea, mama poate resimți dureri ușoare în zona bazinului. Grețurile și amețeala persistă, dar intensitatea lor începe să scadă.
Începând cu săptămâna 11, embrionul devine făt și de aici înainte va continua să crească și să-și perfecționeze funcțiile, astfel încât, după 6 luni, să poată supraviețui pe cont propriu. Pielea bebelușului este foarte subțire și permite vizualizarea vascularizației superficiale prin transparență; oganele genitale externe, deși nu sunt vizibile la ecograf, sunt complet formate. Fătul are acum o lungime cranio-caudală cuprinsă între 4 si 5 cm.
Corpul mamei continuă să se transforme, făcând loc în abdomenul său pentru creșterea uterului gravid. Apare hiperpigmentația de sarcină, în special la nivelul liniei mediane, dar și la nivelul feței, areolei mamare etc. Aceste modificări tegumentare dispar de regulă după naștere.
Începând cu această vârstă de sarcină se pot face testele prenatale neinvazive pentru depistarea anomaliilor cromozomiale sau de dezvoltare ale copilului.
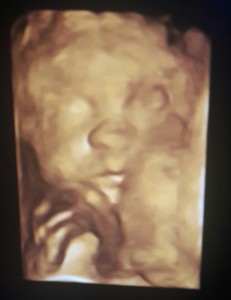
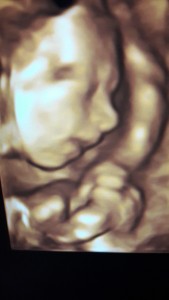
Săptămâna 12. Lungimea fătului este cuprinsă între 5 și 6,5 cm. Toate oasele copilului au centre de osificare, degetele de la mâini și de la picioare sunt bine definite, pielea și unghiile sunt formate și apar rudimente de păr. Organele genitale externe devin vizibile. Organele interne își încep activitatea: ficatul produce bila, pancreasul secretă insulina, iar rinichii filtrează urina care se acumulează în vezica urinară.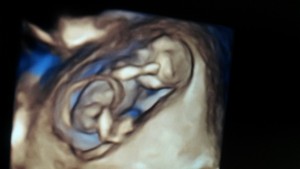
Grețurile și vârsăturile mamei se reduc, persistă însă amețeala și o ușoară fatigabilitate. Aceasta este o perioadă optimă pentru planificarea călătoriilor, în cazul care intenționați să plecați în vacanță, deoarece urmează trimestrul II, una dintre cele mai echilibrate perioade din sarcină.
Săptămâna 13, ultima din primul trimestru, este cea în care se reduce hernia ombilicală a fătului, intestinul luându- și locul său în abdomen; apar amprentele digitale și se formează corzile vocale. Dimensiunea cranio-caudală a copilului este cuprinsa între 6,7 și 7,8 cm.
Simptomele induse de sarcină, predominante în primul trimestru, acum se reduc semnificativ. Grețurile și amețeala sunt minime, iar la nivelul pielii mamei, datorita creșterii volumului sangvin, devine evidentă circulația venoasă în special pe abdomen, sâni, picioare.
In acest mod ați finalizat etapa cea mai spectaculoasa , dar si cea mai delicata din sarcină. Copilul deja format urmează să crească și să se dezvolte pe durata următoarelor luni, pregatindu-se pentru viata extrauterina ! Părinții s-au obișnuit cu prezența copilului în viața lor, iar corpul mamei ajunge la un echilibru fiziologic care ii permite să se bucure de activități de relaxare, plimbări și călătorii .
*Cu excepția cazurilor extrem de rare în care testul de sarcina este fals pozitiv. În acestă situație, măsurarea nivelul sangvin de BHCG poate stabili diagnosticul. BHCG este un hormon produs inițial de către embrionul uman, are rol de susținere a sarcinii și poate fi detectat în sângele matern începând cu ziua a 8a de la concepție. BHCG se elimină urinar :testul de sarcină se bazează pe identificarea acestui hormon în urină.





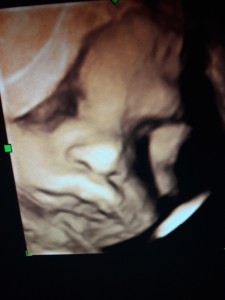























 Dacă infecția cu HPV survine pe parcusul sarcinii sau este preexistentă concepției, este puțin probabil ca ea să complice dezvoltarea fătului sau starea de sănătate a mamei. Datorită modificărilor hormonale și imunologice din timpul sarcinii, semnele clinice ale infecției cu HPV se pot accentua (condiloamele se înmulțesc, pot să crească sau să sangereze). Atunci când testul Pap este anormal, este necesar să faceți o colposcopie pentru a evalua starea colului uterin, iar dacă nu sunt semne de cancer cervical, tratamentul infecției este amânat până după naștere. De altfel, se apreciază că riscul transmiterii infecției de la mamă la copil este foarte mic, de aproximativ 1 la 10 000, in cazul nașterii naturale.
Dacă infecția cu HPV survine pe parcusul sarcinii sau este preexistentă concepției, este puțin probabil ca ea să complice dezvoltarea fătului sau starea de sănătate a mamei. Datorită modificărilor hormonale și imunologice din timpul sarcinii, semnele clinice ale infecției cu HPV se pot accentua (condiloamele se înmulțesc, pot să crească sau să sangereze). Atunci când testul Pap este anormal, este necesar să faceți o colposcopie pentru a evalua starea colului uterin, iar dacă nu sunt semne de cancer cervical, tratamentul infecției este amânat până după naștere. De altfel, se apreciază că riscul transmiterii infecției de la mamă la copil este foarte mic, de aproximativ 1 la 10 000, in cazul nașterii naturale.

